不整脈(循環器科)
正常の刺激伝導系
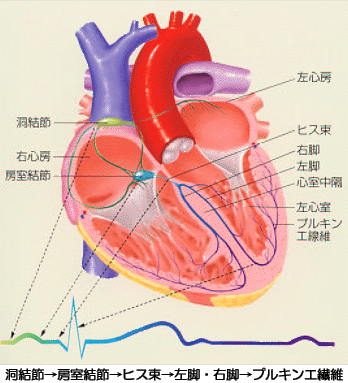
正常な状態の心臓は洞結節(心臓のペースメーカー)から生成される1分間に50-100回のほぼ規則正しい刺激が、上記の伝導路をたどることにより秩序正しく心房・心室の収縮が起こり、一連の心周期を形成する。これらの経路のどこかが正常から逸脱した状態が不整脈である。
上室性不整脈と心室性不整脈
脈の起源が正常の洞結節でない不整脈は、さらに、上室性か心室性かに分類される。
上室性の不整脈はQRS幅が狭く、通常の正常伝導とほぼ同じである。これは異常な刺激でも上室性の刺激の場合はヒス束を経由したあとの心室内は正常伝導となるために、正常伝導時同じQRSのパターンになるからである。
一方心室性の不整脈の場合には、心室内伝導の経路も異常となるために幅広のQRS波となる。
ただし、上室性の不整脈でも変行伝導や脚ブロックを伴う場合には幅広のQRSとなり、心室性でも房室結節に非常に近い部分の起源だと、QRSパターンが上室性のものと区別がつきにくい場合がある。
上室性不整脈
上室性期外収縮
上室起源の異所性興奮が通常の洞調律の周期よりも早期に認められるものである。心電図上は次にくるべきP波より早くP波が現れ、引き続き正常な形のQRS波がこれに続く。P波の形状は刺激の生成された起源により異なる。上室性期外収縮が多発している場合は、心房に病的負荷のかかる肺疾患・心臓弁膜症等が原因である場合があり、心房細動へ移行する可能性が高いので注意が必要である。
発作性上室性頻拍
150~200拍/分の規則正しい頻脈が突然出現し、突然消失する。大部分はreentryと呼ばれる機序で発生することがわかっている。その機序とは、房室結節内に異常な刺激伝導路が存在したり、房室結節以外に心房と心室間の電気的つながりが存在し、正常な刺激から発生した電気信号がこれらの異常な伝導路を経由して再び戻ってくるために、正常より早い心拍数が持続するというものである。動悸・血圧低下・持続時間が長いと失神や心不全を起こす場合もある。症状が強い場合には抗不整脈薬の内服で発作を予防する。現在ではカテーテルアブレーションによる治療も行われている。
心房頻拍
多源性心房頻拍:P波が100回/分以上みとめられ、P波の形・PQ時間・RR間隔が一定でない場合、普通の上室性頻拍から区別する。P波の形が一定でないことは、興奮の起源が一定でないと考えられ、洞結節機能の低下に関連して心房の多数の個所が興奮し頻拍の原因となっている。
PAT with block:ジギタリス中毒の時にみられる特徴的な不整脈であり、心房の自動能、すなわち洞結節からの刺激無しに収縮する能力が亢進していることに起因する。心房収縮は150~220回/分程度であり、その多くは2:1の房室ブロックを伴っているので心拍数はその1/2となる。
心房細動(atrial fibrilation; Af)
洞結節からの刺激が無効となり、心房が無秩序に毎分数百回~千回以上興奮し、その刺激のうちの一部が心室に伝わり、心室が収縮している状態である。心電図上の特徴はP波の消失とRR間隔の不整、心房の細かな興奮をあらわすf波が認められる。QRSの形は洞調律のときと同じである。心拍数は心室への刺激の伝わり方により異なり、頻脈性のこともあれば、徐脈性のこともある。基礎疾患として、弁膜症等の何らかの心疾患がある場合、甲状腺機能亢進症の場合がある。
明らかな基礎疾患なく心房細動を起こす症例もあり、その割合は加齢と共に上昇する。基礎疾患のないAfは良性であり、Afが原因で心不全となることはないが、心房の収縮が低下し、血流のうっ滞が生じるために心房内に血栓を形成し、血栓塞栓症の原因となることがある。
血栓形成のリスクはは心房細動が2日以上持続すると高まることが知られている。そして、心房細動から洞調律へ戻った後に血栓が飛ぶ危険が高いので、2日以上持続した心房細動の場合には、洞調律に戻す前に血栓の評価と血栓予防を行う必要がある。血栓の予防にはワーファリンが用いられる。
大部分の心房細動は緊急処置不要で予後良好な不整脈であるが、WPW症候群に合併した心房細動だけは心室細動へと移行する危険があり、注意を要する。
心房粗動
心房細動のf波に対してF波と呼ばれる鋸状の規則正しい基線のゆれが300回/分程度で認められる。心房の収縮は心室には一定の割合で伝わる。例えば心房収縮が300回/分で伝導比率が3回に1回の割合であると、心拍数は100拍/分となる。このような場合3:1伝導の心房粗動という。
AFは臨床的にAfと似通っているが、放置すると伝導比率が1:1となり心拍数が300程度になることがあるため、注意が必要である。
心室性不整脈
心室性期外収縮(premature ventricular contraction; PVC)
先行P波がなく、幅広のQRSとそれに続くQRSと逆向きの大きなT波が特徴である。QRSが幅広になるのは刺激が心室のどこかで発生し、それが心室全体へ伝導されるのに時間がかかるからである。
QRSの形が異なる期外収縮が多発している場合、心室の複数の個所から興奮が発していることを意味しており、心筋が非常に興奮しやすくなっていることの現われである。危険な心室頻拍や心室細動へ移行しやすくなっている状態であると考えられ、重症の心不全や心筋梗塞の急性期、ジギタリス中毒などの時に認められることがあり、注意が必要である。また、先行T波の頂点付近に期外収縮が乗っている場合はR on Tといって心室細動を起こしやすい。
心臓に基礎疾患がない心室性期外収縮の大部分は治療の必要がない。
心室頻拍
1。持続性心室頻拍 (sustained ventricular tachycardia)
2。非持続性心室頻拍 (nonsustained ventricular tachycardia)
心室性期外収縮が連続して起こっている状態である。心拍数は150~200回/分程度である。30秒以上続いているものを持続性心室頻拍といい、それ以下でとまるものを非持続性心室頻拍あるいはショートラン型と呼ぶ。心筋梗塞・心筋症・心不全等の病的心臓に起こることが多いが、健康な心臓にも起こることがある。また、甲状腺機能亢進症・ジギタリス中毒・感染に伴い発生することもある。
3。Acceralated idioventricular rhythm:心拍数は100以下であり心室頻拍とは呼べないが、心室固有調律(idioventricular rhythm)と呼ぶには心拍数の多い状態。心筋梗塞の急性期に見られることが多い。プルキンエ繊維の刺激発生が亢進した状態と考えられている。放置しても自然に消失する場合が多く、悪性度は低いとされている
4。Torsade de point:QT延長症候群の患者に認められる特徴的なQRS軸が5~20心拍を周期として徐々に変動し、心室頻拍と心室粗動との中間的波形を示す。これはQRS波の電気軸が規則的に捻れるためである。心室細動に移行する可能性が高いため、極めて危険な悪性不整脈である。
心室細動(ventricular fibrilation)
心電図はQRSもTもはっきりせず、基線が不規則にゆれているだけの状態である。心室が細かく震えているだけの状態であり、有効な心拍出は得られず、血行動態的には心臓が停止しているのと同じである。急性心筋梗塞・完全房室ブロックに伴う徐脈・薬物(特にジギタリス)中毒・血清電解質(特にカリウム)異常等が重要な原因である。
Brugada症候群という心室細動発作を起こす先天異常疾患として知られている。
頻脈性不整脈:1分間に100回以上の脈を頻脈という
洞頻脈(sinus tachycardia)
洞調律で心拍数100以上のものを言う。病的異議がある場合は少なく、多くは運動・精神的緊張・発熱などの生理的要因により交感神経が緊張して洞結節の刺激発生が高まった状態である。貧血・呼吸機能不全・心不全等の疾患に伴い洞性頻脈が出現することがある。これらの明らかな原因がなく洞性頻脈が持続する場合には、甲状腺機能亢進症が疑われる。
洞機能不全(sick sinus syndrome; SSS)
洞結節の機能障害のため、洞徐脈・高度の洞不整脈・洞停止・発作性心房細動・発作性心房頻拍など種々の不整脈を起こす病態の総称である。Rubensteinによる分類が用いられる。
Ⅰ型:持続性の洞徐脈
Ⅱ型:洞停止(sinus arrest)または洞房ブロック(SA block)
洞結節からの刺激発生がなかったり(洞停止)または刺激が心房に伝導されないために心房収縮が起こらず、P波が欠落する状態である。通常の心電図では洞結節の刺激発生は表れないために特別な検査を用いなければこの二つを正確に区別することはできない。
Ⅲ型:徐脈-頻脈症候群 (bradycardia – tachycardia syndrome)
心房細動等の頻脈の時期と高度の徐脈の時期が交互に出現する。頻脈から徐脈に移行するときに長い心停止がおき、Adams-Stokes発作を起こす。これは洞結節細胞の自動能(自分で脈を発生する能力)が頻回の刺激の直後に低下することに起因する。一時的ペースメーカーを用いて人工的にこの状態を作り出し、洞結節の機能低下を調べることもできる
I~Ⅲ型いずれの場合も、意識障害・めまいなどの自覚症状と脈の異常の関係が明らかな場合は恒久的ペースメーカー植え込みの適応となる。
発作性上室性頻脈
150~200拍/分の規則正しい頻脈が突然出現し、突然消失する。大部分はreentryと呼ばれる機序で発生することがわかっている。その機序とは、房室結節内に異常な刺激伝導路が存在したり、房室結節以外に心房と心室間の電気的つながりが存在し、正常な刺激から発生した電気信号がこれらの異常な伝導路を経由して再び戻ってくるために、正常より早い心拍数が持続するというものである。動悸・血圧低下・持続時間が長いと失神や心不全を起こす場合もある。症状が強い場合には抗不整脈薬の内服で発作を予防する。現在ではカテーテルアブレーションによる治療も行われている。
心房頻拍
心房細動
心房粗動
心室頻拍
心室細動
徐脈性不整脈:1分間に50回以下の脈を徐脈という
洞徐脈(sinus bradycardia)
正常人でも睡眠中など迷走神経緊張状態のときには徐脈となることがある。加齢とともにその傾向は強くなる。生理的範囲内であり、治療の必要は無いことが多いが、次に述べる同機能不全症候群と判別困難な場合もある。
洞機能不全症候群(sick sinus syndrome; SSS)
房室ブロック
心房と心室間の刺激伝導に障害が生じている状態である。心電図上P波の始まりからQRSの始まりまでのPQ時間を房室伝導時間と言う。正常人でも加齢とともにPQ時間は延長する傾向がある
1度房室ブロック:PQ延長のみが認められる場合を1度房室ブロックと言う。心房から心室への伝導は保たれている。
2度房室ブロック:心房と心室の間の刺激伝導が不完全であり、刺激伝導が時々断たれている状態を言う。2度房室ブロックには2種類あり、治療方針が異なるので鑑別が重要である。
MobitzI型 (Wenckebach型): PQ時間が次第にに延長していき、QRS波が脱落する。予後は比較的良好である。
MobitzⅡ型:PQ時間は一定であり、突然QRSが脱落する。軽症のうちはQRSの脱落は1個だけで房室伝導が回復するが、重症になると房室伝導が回復せずに心停止状態が続くことがある。頻度は少ないが、放置すると予後不良であるため、ペースメーカーの適応となる。
3度房室ブロック:心房から心室への刺激伝導が完全に断たれており、心房と心室の収縮が全く無関係に起きているものを言う。
心房細動
心停止
心室が収縮を停止し、補充収縮もおきない状態。様々な疾患で死亡する直前にみられる高度の徐脈以外で、心臓に問題があり心停止の状態になるのは、完全房室ブロックに伴う高度の徐脈の場合が大部分である。数秒以上心停止が続くと心室細動へ移行することが多い。
伝導障害
心室内変行伝導(aberrant ventricular conduction)
機能的脚ブロックとも呼ばれ、病的な伝導障害でなく、刺激が不応期と重なったために起こる一時的な伝導障害である。
脚ブロック
ヒス束から各心室へ刺激を伝える部分の伝導障害である。
脚ブロックがあると、虚血性心疾患に伴うST-T変化の評価が困難となり、心電図以外の検査を行う必要が生じる。
右脚ブロック:右心室への伝導路が障害された状態で比較的よく認められる異常である。心房中隔欠損・右室肥大を起こす心疾患・冠動脈疾患に伴い認められる場合もあるが、健康な人にも多くみられる異常であり、大部分は治療の必要無いものである。
左脚ブロック:左心室への伝導路は前枝・後枝の2本あり、そのいずれかまたは両方が障害された状態である。左脚ブロックは、右脚ブロックより頻度が少ない。また、器質的心疾患を有する場合がほとんどであるため、基礎疾患の診断が必要となる。
両室ブロック:右脚ブロック+左脚前枝ブロックまたは右脚ブロック+左脚後枝ブロック
三枝ブロック:三本の脚すべてに伝導障害を認める場合、房室ブロックとなり、ペースメーカーの適応を考慮する。
房室ブロック
その他
異所性上室調律
正常洞調律におけるP波はⅡⅢaVF誘導で上向きであるが、これが逆転している場合、刺激は心房や房室結節から発生して逆行性に心房内を伝わっていると考えられる。大部分は自律神経の働きによる機能的なもので、長時間持続することもなく、病的な意義はほとんどない。
補充収縮(逸脱収縮)(escape beat)
何らかの理由で洞結節からの刺激が発生しなかった場合、房室接合部から刺激が発生し、心室を収縮させる。心臓が長時間停止しないようにする生理的現象である。洞結節以外を下位中枢と呼び、洞結節の支配を逸脱した収縮と言う意味で逸脱収縮とも呼ばれる。
QT延長症候群
心電図上T波の頂点付近は心室の受攻期と言われ、この時期に期外収縮波が重なると心室頻拍(特にTdP)・心室細動等の致死的不整脈を起こしやすい。QT延長症候群は何らかの理由でQT延長を認め、失神発作を繰り返すものである。
先天性:イオンチャンネルの異常が幾つか見つかっており、変異型のチャンネルが心室内に不均等に分布するためにreentry性の不整脈が起きやすくなると考えられている。また、心臓交感神経支配の不均衡が認められ、不整脈の発生に関与していると考えられている。
後天性:電解質異常・薬剤その他によりQT延長を来す場合がある。
WPW症候群
Wolff, Parkinson and Whiteの3人によって記載された症候群である。心電図上PQ時間の短縮・デルタ波(QRS波の始まり部分の緩やかなカーブ)認められる。これは房室接合部以外に心房と心室を電気的に結ぶ伝導路が存在し、一部は正常伝導路を経由するが一部は副伝導路を経由して刺激が伝わり、副伝導路経由の刺激の方が早く心室に到達するためにデルタ波として現れてくる。
WPW症候群の頻拍発作には二種類ある。一つは発作性上室性頻拍である。房室結節を通り、心室に伝わった刺激が副伝導路を通って心房に伝わるとき、副伝導路からのreentry刺激の方が正常の洞結節からの次の刺激よりも早く心房に到達する。この繰り返しが発作性上室性頻拍である。この時、心室への刺激は全て房室結節からのものであるため、デルタ波は消失している。心拍数は200前後に達し、動悸・胸痛・心不全などを起こすことはあるが、この頻拍発作から直接心室細動へ移行することはない。
もう一つは心房細動発作である。発作性上室性頻拍が比較的良性であるのに対して、こちらははるかに危険である。心房細動発作を起こすと、心房からの頻回の刺激が刺激を通しやすい副伝導路を通り心室へと伝わる。心室への刺激は副伝導路経由で伝わるため、この時はデルタ波を認める、また心拍数が多くわかりにくい場合もあるが、RR間隔は不整であり、この2点で発作性上室性頻拍と鑑別できる。心拍数は非常に多く、300回/分以上に達し、心室細動に移行する危険があるため危険である。デルタ波があるために、発作時のQRS幅が広く、一見心室頻拍のように見えることから偽性心室頻拍(pseudo VT)と呼ばれる。心室細動に移行する危険が高いことはVTと同様である。通常の心房細動のときに使用されるジギタリス製剤は副伝導路の不応期を短くし、ますます頻拍にしてしまうためにWPW症候群に合併した心房細動発作の場合には禁忌である。
LGL症候群
PQ短縮はあるが、デルタ波を認めずQRSの形が正常で、発作性上室性頻拍を起こしやすいものをLGL症候群と呼ぶ。Lown, Ganong and Levineの3人によって記載された。房室接合部をbypassするJames束と呼ばれる短絡路の存在により頻拍発作を起こす。
Brugada症候群
Brugadaらは非発作時心電図に(1)V1,V2のST上昇(2)右脚ブロック(3)正常QTc間隔の特徴を持つ患者に心室細動発作を繰り返し起こす例があることを指摘した。心筋細胞のNaチャンネルの異常であることがその後の研究で明らかになった。心電図所見が上記基準を満たすが、発作を起こさない症例はBrugada型心電図と呼ばれる。1度でも心室細動の既往のあるBrugada症候群は埋め込み型除細動器の適応である。
Adams-Stokes症候群(アメリカではStokes – Adams症候群と呼ばれる)
不整脈が原因で脳血流量が減少し、意識消失発作を繰り返すものをいう。原因となる不整脈は房室ブロック・洞不全症候群・250/分以上の頻拍発作・心室細動などである。24時間心電図などで、発作と不整脈の関係が明らかとなれば診断は容易であるが、発作時の心電図が得られていない場合、心臓以外の原因による意識障害を除外することが大切である。










