皮膚がん(皮膚科)
1.皮膚の構造
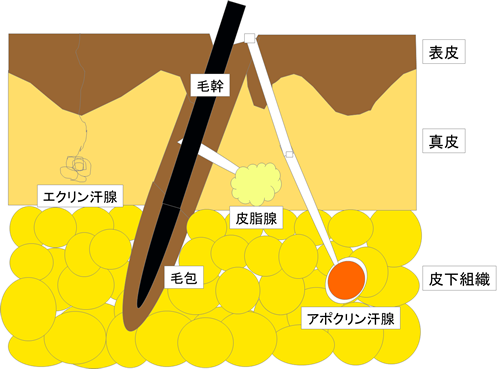
皮膚は表皮、真皮からなりその下に皮下脂肪織があります。
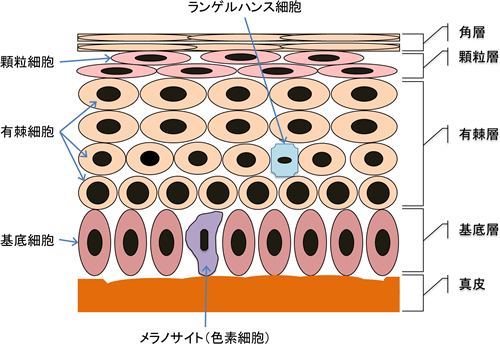
表皮は数層の細胞からなる薄い組織で、表面から、角層、顆粒層、有棘層、基底層からなります。基底層は1層の細胞より成り、この基底層の細胞(基底細胞)が分裂してそれより上の有棘層の細胞(有棘細胞)になります。有棘層は数層の細胞からなり表皮の大部分を構成します。有棘層の細胞は1~数層の顆粒層の細胞になり、さらに角化した物質になって最外層の角質を形成します。基底層での分裂で生じた細胞が角質になるまでを皮膚のターンオーバーといい,これに要する時間はおよそ14日間とされています。基底細胞の間にところどころメラニン細胞があり、メラニン色素を産生します。
真皮はコラーゲンなどの線維組織からなり、微小な血管網、神経を有しています。毛や脂腺、汗腺などの皮膚の附属器は表皮から真皮さらに皮下にかけて存在します。皮膚はこのように様々な組織から構成されており、これらの組織から悪性腫瘍が生じますので,皮膚癌には多くの種類があります。
ここでは、代表的な皮膚癌、および前癌状態(表皮内癌)について紹介します。
皮膚の構造(図1)
表皮の構造(図2)
2.基底細胞癌
表皮の最下層にある基底細胞から発生する癌で,皮膚癌のうちで最も頻度の高いものです。
原因
はっきりした原因は不明ですが、紫外線が関与しているとされています。その他放射線や熱傷瘢痕が関与することもあります。
症状
表面が真珠様の光沢をもつ黒っぽい色をした腫瘤であることが多いですが,扁平でざらざらした局面の場合もあります。中心部や一部が潰瘍状となることもよくあります。日本人の基底細胞癌の大部分はどこかに色素を持っていますが,まれに色素を欠き,良性の腫瘍や潰瘍との区別が難しいものもあります。 目の周囲や鼻,口の周囲など顔面に好発しますが,手のひらや足の裏にできることはごくまれです。
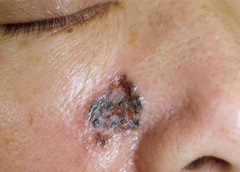
(図3)
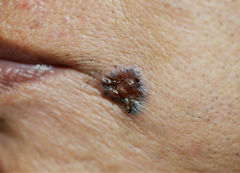
(図4)
治療方針と予後
少なくとも 3 ~ 5mm 以上離して切除するのが原則ですが,深く入り込みやすい性質があるため,潰瘍を伴うものなどでは,十分に深くまで切除する必要があります。また,周囲の境目がはっきりしないタイプでは,より広く切除する必要があります。手術不可能な場合などでは放射線治療を行うことがありますが、根治性ではやや劣ります。厚みがごく薄いものでは,電気メスや炭酸ガスレーザーで焼灼する場合があります。化学療法を行うことはまれです。基底細胞癌は周囲を壊しながら大きくなっていく傾向があり,深く進行すると骨まで破壊してしまいますが,転移を生じることはまれで,生命に危険を及ぼすことはあまりありません。
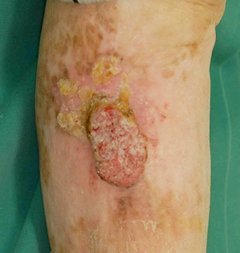
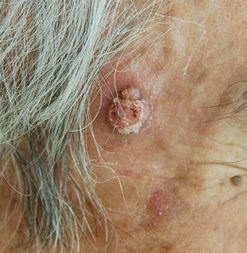
3.有棘細胞癌とは
表皮の大部分をしめる有棘層の細胞から発生する癌で,皮膚癌の中でも比較的多いものです。
原因
はっきりした原因は不明ですが、紫外線、慢性刺激、慢性炎症、ウイルス、放射線などが関与していることがわかっており,多くは何らかの前駆病変に生じます。近年は日光曝露による光線(日光)角化症から発生する例が増加してきています。
症状
表面が疣状やびらん・潰瘍などを示す皮膚色や淡紅色の腫瘤で,潰瘍を形成することもあります。全身のどこにでも生じ,大きくなると独特の悪臭を伴ってくることがあります。 転移はリンパの流れに沿って生じることが多い。
治療
外科的切除が第一選択となります。発生部位や大きさによって再発の危険度が異なり,それらに応じて通常0.4~数cm離して拡大切除します。所属リンパ節転移があればリンパ節郭清も行います。癌の切除後に組織欠損が大きい場合には、植皮や皮弁などで欠損部をカバーします。抗癌剤や放射線に対する反応は比較的良好なので,病期と症例によっては化学療法や放射線療法を併用します。進行例では症例ごとに異なりますが、外科療法、放射線療法、化学療法を併用した治療になります。
(図5)
(図6)
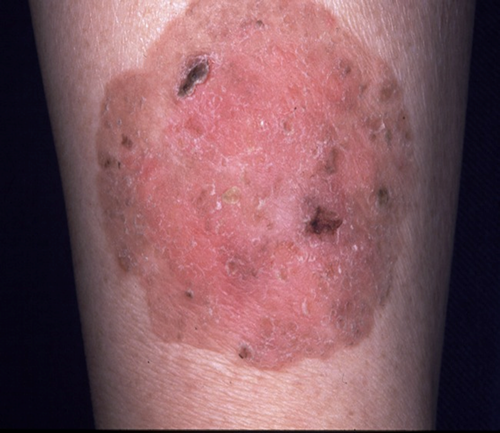
4.ボーエン病
ボーエン病は、表皮内に限って生じる表皮内癌の一種です。有棘細胞という表皮内の細胞が悪性化し皮膚で増殖していますが、その増殖は表皮の中だけに留まっており、まだ真皮にまでは及んでいない状態です。 表皮内にはリンパ組織も血管も存在しないため,この状態に留まっている限りは転移を生じません。原因は不明です。中年以降に発症します。紅くてざらざらしていて円形だったり、いびつな形をしていたりします。見た目が湿疹に似ていることが多く,薬を塗ってもよくならず、少しずつ広がっていきます。放っておくと深く侵入していくことがあり,その場合は有棘細胞癌として扱います。治療の第1選択は手術で、周囲の約5mmまでの正常な皮膚も含めて、また深さは脂肪のところで切除します。小さいものは縫い寄せて治せますが、大きいものは皮膚移植が必要となります。切除した後の転移や再発はまれです。手術が不可能な場合には,凍結療法,抗癌剤の外用療法,放射線療法などを行います。
(図7)
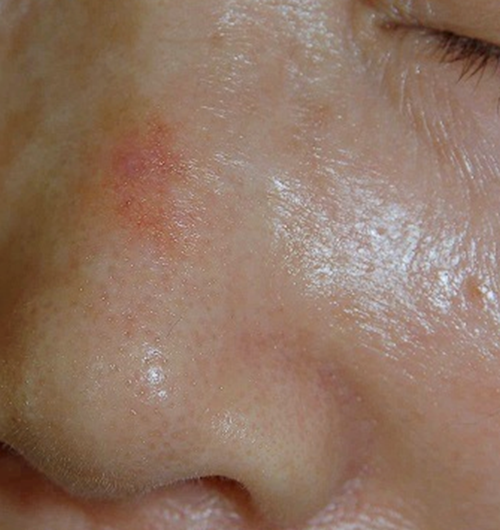
5.日光角化症(光線角化症)
光線角化症は、長期間にわたって日光(紫外線)によく当たったところにできる前癌病変あるいは表皮内癌の一種です。多くは高齢者の露光部(顔や首,腕,手の甲など)に出現します。唇にも見られることがあり,日光口唇炎と呼ばれます。数ミリから数センチの大きさの紅色を帯びたざらざらした局面となります。境界がはっきりしないものが多く,年齢によるしみと同時に生じることが多く,どこが光線角化症なのかはっきりしない場合も多く見られます。かさぶたがついていることもあります。放っておくと広がることもあり,進行すると有棘細胞癌になることがありますが,遮光を続けるだけで自然に消えることもあります。治療は液体窒素などによる凍結療法,電気メスや炭酸ガスレーザーによる焼灼術,抗癌剤の塗り薬や免疫調整薬(イミキモド)を塗る方法などがあります。発生数が少なく境界がはっきりしている場合には,外科的に切除する場合もあります。手術はボーエン病に準じて行います。
(図8)
6.乳房外パジェット病
表皮内癌の一種で,パジェット細胞という分泌腺癌細胞が表皮の内部のみで増殖し、まだ真皮にまでは及んでいない状態です。真皮内へ浸潤すると転移を生じることがあります。
原因は不明です。乳頭や乳輪に生じる乳房パジェット病は乳癌の1種で,乳房外パジェット病とは異なる腫瘍です。
乳房外パジェット病は高齢の男性に多く発生しますが,女性もまれではありません。陰部や肛門部まれには腋やへそなどに湿疹や皮膚炎に似た紅斑や色素斑,白斑が生じ,痒みを伴うことがあるため,湿疹や白癬(水虫,いんきんたむし)と見誤られることがあります。湿疹や水虫の薬を塗ってもよくならず、少しずつ広がっていきます。治療は切除が最も有用で,病変の周囲1~3cmの正常な皮膚も含めて切除します。広い範囲の皮膚を切除する場合も多く、その場合には皮膚移植が必要となります。境界がはっきりしない場合や尿道や肛門に接近していて十分に切除できない場合には,再発もまれではありません。転移は所属リンパ節(外因では鼠径部(股)のリンパ節)に生じることがあり,その場合にはリンパ節廓清術が行われます。手術が不可能な場合には放射線治療が行われますが,再発がやや多い傾向があります。遠隔転移に対しては抗癌剤による治療が行われますが,確立された方法はありません。肛門管癌などの皮膚以外の癌が皮膚に広がって,乳房外パジェット病そっくりの病変を作る二次性パジェット病では,もとの癌に対する治療が行われます。
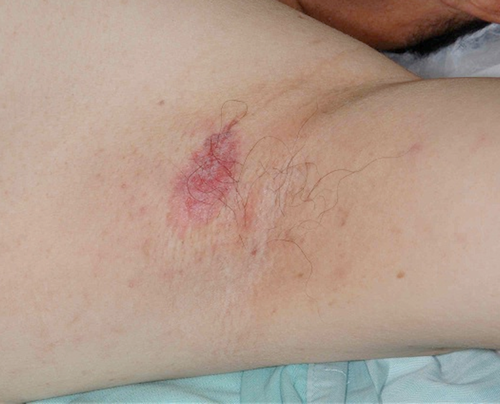
(図9)
7.血管(脈管)肉腫
真皮の血管の壁を構成する血管内皮細胞という細胞から発生する悪性腫瘍です。非常に稀な腫瘍ですが、多くは高齢者の頭部に発症します。
原因ははっきりわかっていませんが、擦り傷や打撲などの外傷が契機になることがあります。血管だけでなくリンパ管からも生じることがあるため,脈管肉腫と呼ばれることもあります。
症状
皮膚に暗紫色の紫斑(出血斑)が徐々に拡大していきます。通常の打撲による紫斑は1~2週間で自然に吸収されて消えていきますが、血管肉腫は消えることなく、ゆっくりと広がっていくのが特徴です。複数の紫斑ができる場合もあり、やがて一部が隆起して腫瘤を形成してきます。腫瘤や紫斑が潰瘍化して出血することもあります。また、肺やリンパ節などの臓器に転移しやすい性質があります。
病期
まだ確立された病期分類はありません。
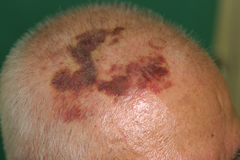
(図10)
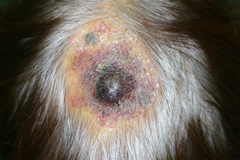
(図11)
治療
手術、放射線治療、免疫療法、化学療法を組み合わせた集学的治療が行われます。これは単一の治療法のみでは十分な効果を得られにくいことを物語っています。
病変が狭い範囲に限局し、腫瘤が1つか2つであれば手術を行う場合もありますが、切除した境界部から再発する可能性があるため、他の治療法と組み合わせて行います。
放射線治療は平坦な病変にも腫瘤にも効果があります。体への負担も軽いので、高齢の患者さんも安全に治療を受けることができます。
近年タキサン系抗癌剤であるタキソールやタキソテールによる化学療法が有効であることが明らかになってきました。白血球数や血小板数が低下する骨髄抑制には注意が必要ですが,放射線治療と組み合わせて行う例が増えています。
インターロイキン2の局所注射,静脈注射やカテーテルを留置して選択的動脈注射を行う場合もあります。サイトカインと呼ばれる生体が産生する物質のひとつで,免疫細胞の働きを高めてがんを攻撃する働きがあります。平坦な病変には有効ですが、腫瘤には効果が得られにくい傾向があります。
血管を増殖させる物質の作用を抑える,パゾパニブという標的療法薬も徐々に使用されるようになってきています。
予後
一旦発症するとなかかな完治が困難な予後の良くなく、皮膚科で扱う悪性腫瘍の中では特に予後が悪いものの1つで,長期間の治療が必要になります。
*治療による副作用、合併症、手術の後遺症
鼠径部や腋窩部のリンパ節郭清を行った場合、術後にその末梢の下肢や上肢に腫れやだるいといった症状が生じます。リンパ節を切除するために、リンパ液の還りが悪くなり、うっ滞し、浮腫の状態になるからです。術後弾性包帯で圧迫をおこない、マッサージを行うなどして症状の軽快をはかります。個人差もありますが、数ヶ月から数年で症状が軽快することがあります。
化学療法の副作用として主なものは、白血球の減少とそれに伴う感染症の発生,貧血,脱毛,吐き気や嘔吐,食欲の低下,倦怠感,間質性肺炎など多岐に渡ります。薬剤によって生じやすい副作用が異なり,個人差もかなり見られます。
放射線療法の副作用としては照射部位の放射線皮膚炎や皮膚障害が主なものです。日焼けのような皮膚炎が一過性に生じますので,皮膚への刺激を避ける必要があります。有毛部では脱毛が生じますが,多くは半年程度で回復します。照射部位の傷が治りにくくなります。頭頸部への照射の場合、一時的に嚥下時のノドの痛みや味覚の消失, 唾液の分泌低下や口腔の乾燥,口内炎が生じることがあります。放射線宿酔といって,治療開始後に吐き気が生じることがまれにありますが,数日で軽快します。










